II bob
2-BOB
GINEKOLOGIYADA ENDOKRIN BUZILISHLAR
Bachadondan anomal qon ketishi (BAQK) – bu ba- chadondan yoki bachadon bo‘ynidan qon ketishi. Jinsiy a’zolarda organik yoki qon ivishiga ta’sir etadigan sistema kasalliklari bilan bog‘liq yoki bog‘liq bo‘lmagan bacha- dondan qon ketish deb hisoblanadi.
Qin yoki bachadondan anomal qon ketishi o‘tkir, surun- kali va menstrualaro bo‘ladi. Surunkali qon ketish turida 6 oy davomida hayz sikli qisqarib, ko‘p (80 mldan ortiq) va uzoq davom etishi kuzatiladi.
Anomal qon ketish etiologiyasida organik kasalliklar(sis- tem, reproduktiv tizim kasalliklari va Yatrogen holatlar), dis- funksional buzilishlar (ovulyator, anovulyator), koagulyatsi- ya defektlari (leykemiya, qon kasalliklari) sabab bo‘ladi.
Reproduktiv yoshdagi ayollarda bachadondan anomal qon ketishining tasnifi «FIGO, 2011 (PALM COEIN)».
Bu tasnifga 4 kategoriyali sabablar kiradi, reproduktiv a’zolarda struktur o‘zgarish bilan (PALM) va 5 ta kategoriya, struktur patologiya bilan bog‘liq bo‘lmagan (COEIN).
Abbreviatura PALM bachadondagi patologik o‘zgarishi bilan bog‘liq:
Polyp (polip), Adenomyosis (adenomioz), Leiomyoma (leyomioma),
Malignancy (malignizatsiya) va hyperplasia (giperplaziya). Abbreviatura COEIN esa:
Coagulopathy (koagulopatiya),
Ovulatory dysfunction (ovulyator disfunksiya), Endometrial (endometrial disfunksiya), Iatrogenic (Yatrogen),
Not yet classified (hali klassifikatsiyaga kirmagan).
Ayollarning umumiy ginekologik kasalliklari ichida dis- funksional qon ketishi (DQK) uchrash soni ko‘proq bo‘la- di va ayolning har xil yoshdagi davrida kuzatiladi: yuvenil qon ketish 10% da, reproduktiv davrda – 25 – 30%, kech reproduktiv yoshda – 35 – 55% va klimakterik davrda – 55
- 60% ayollarda uchraydi.

Disfunksional qon ketishi
MKB -10 kodi – N93.8 – boshqa aniqlangan bachadon- dan anomal qon ketishi, disfunksional qon ketishi asosida tashqi muhit ta’sirida yuzaga kelgan neyroendokrin buzi- lishlari, asosan, gipotalamusda gonadotropinlarning sintezi va sekretsiyasi nazoratining buzilishi yotadi. Buning natija- sida tuxumdon faoliyatining buzilishi anovulyatsiya – fol- likula persistensiyasi yoki atreziyasi kuzatiladi. Absolyut yoki nisbiy giperestrogenemiyaga olib keladi.
Disfunksional qon ketishi (DQK) sabablari:
- psixogen faktorlari va stress;
- aqliy va jismoniy zo‘riqish;
- o‘tkir va surunkali intoksikatsiyalar;
- kichik chanoq a’zolarining yallig‘lanishi;
- yatrogen holatlar (BIV, psixotrop va gormonal dorilar);
- endokrin bezlar faoliyati buzilishi.
Patogenezi. Hayz sikli miya po‘stlog‘i, gipotalamus, gipofiz va tuxumdonlar faoliyatiga bog‘liq bo‘ladi. Gona- dotrop va tuxumdon gormonlarining ritmi va ajralishining buzilishida organizmga uzoq vaqt estrogenlar ta’siri bo‘lib, follikula rivojlanishi, ovulyatsiya jarayoni va sariq tana hosil bo‘lmasligi va bachadonda morfologik o‘zgarishlar aniqlanadi.
Hayz sikli davomiyligining o‘zgarishi:
- hayz siklining uzayishi (35 kundan ko‘p) – oligome- noreya;
- hayz siklining qisqarishi (21 kundan kam) – proyome- noreya.
Hayz davomida ketgan qon miqdorining o‘zgarishi:
- ko‘p miqdorda hayz kelishi (>80 ml) – gipermenoreya;
- kam miqdorda hayz kelishi (<20 ml) – gipomenoreya; Hayz davomiyligining o‘zgarishi:
- hayz uzayishi – polimenoreya;
- hayz qisqarishi – opsomenoreya 1-2 kun davom etadi;
- hayz miqdori va kunining uzayishi – giperpolimenoreya. Ovulyator qon ketishi kam uchraydi va ko‘pincha saba-
bi kichik chanoq a’zolarining yallig‘lanishida kuzatiladi. Ovulyator qon ketish klinikasida qon yo‘qotish hajmi kam bo‘lib, faqat surkalib hayz siklidan oldin yoki keyin yoki o‘rtasida kuzatiladi, anemiyaga olib kelmaydi. Bu ayollarda homila ko‘tara olmaslik yoki bepushtlik bo‘lishi mumkin.
Tuxumdondagi bo‘ladigan o‘zgarishlarga qarab 3 turga bo‘linadi:
- hayz siklining birinchi fazasi qisqarishi;
- hayz siklining ikkinchi fazasi qisqarishi;
- hayz siklining ikkinchi fazasi uzayishi.
Anovulyator qon ketishda ayolning organizmida turli o‘zgarishlar kuzatiladi:
- ovulyatsiya bo‘lmasligi;
- hayzning ikkinchi fazasi yo‘qligi;
- follikula yetilishining buzilishi – atreziya yoki persis- tensiya;
Hayz sikli davomida faqat estrogenlar ishlab chiqishi sa- babli endometriyda (bachadon shilliq qavatida giperplastik jarayoni kuzatiladi).
Agar aniqlangan buzilishlar vaqtida davolanmasa, 7-14 yildan keyin endometriyda adenokarsinoma rivojlanadi.
Diagnostika:
- shikoyatlari;
- anamnez (BIV, AOK, gormon, antikoagulyantlar is- te’mol qilish);
- qon ketish hajmini aniqlash (Yansen usuli, 2001);
- homiladorlikka test o‘tkazish (XG);
- umumiy qon tahlili (gemoglobin, gematokrit, trombot- sitlar soni);
- UTT (endometriy yoki servikal kanali polipi, adeno- mioz, bachadon leyomiomasi, submukoz tugunchasi, endo- metriy giperplaziyasini aniqlash uchun).
Yansen (2001) usuli: ayol vizual jadvalni to‘ldiradi. Hayz kunlari taglik yoki tampondan foydalaniladi (maksi- mal ball taglik uchun – 20, tampon uchun – 10). Sanash standartiga muvofiq («normal», «regular»).
UTT – endometriy diagnostikasida 94%da giperplastik jarayonini tasdiqlaydi. Endometriyning qalinligi va struk- turasi ahamiyatga ega. UTT ni ikki marta o‘tkazish afzal: hayzning birinchi va ikkinchi fazalarida. Birinchi fazasida
hayzning 5-8-kunida, endometriy qalinligi 9 mm dan or- tishi kerak emas. Ikkinchi UTT hayz kelishidan oldin en- dometriy qalinligi 16 mm gacha bo‘lishi kerak. Postme- nopauzadagi ayollarda esa bu ko‘rsatkich 5 mmdan ortishi kerak emas. Morfologiyasi faqat gistologik tekshiruv bilan baholanadi.
Yuvenil qon ketishda differensial diagnostika tizimli kasalliklar bilan o‘tkaziladi (Verlgof kasalligi, trombot- sitopeniya). Reproduktiv yoshda esa homiladorlik pato- logiyasi bilan (boshlangan abort, bachadondan tashqari homiladorlik, platsentar polip va trofoblastik) kasalliklari. Reproduktiv va klimakterik yoshdagi ayollarda gistologik tekshiruvda endometriyda patologik proliferatsiya aniqla- nadi. Yakuniy diagnoz bachadon shilliq qavatini gistologik tekshirgandan keyin qo‘yiladi.
Klinikasi. Qon ketish bilan ifodalanadi. Qon ketish haj- miga qarab anemiya kuzatilishi mumkin. Follikula persis- tensiyasida: hayz sikli 1-2 haftadan 8 haftagacha kech qo- lishi, ko‘p miqdorda qisqa vaqt davom etadi.
Follikula atreziyasida: hayz sikli 3-4 oyga kech qolib, kam miqdorda uzoq vaqt qon ketishi davom etadi (1-2 oy). Davolash. DQK ni davolashda etiologiya, patogenezini va ayolning yoshini hisobga olib, har bir ayolda individual
o‘tkaziladi.
Simptomatik davo: ovulyator qon ketishda: hayz vaqti- da ko‘p qon ketganda: traneksam kislotasi 1-1,5g 2 mahal; etamzilat 500 mg 4 mahal; prostaglandin sintezi ingibitori
- mefenam kislotasi 500mg 3 mahal.
Gormonal davo: kam dozali AOK lar (30 mkg etinilest- radiol) va tarkibida progestagenlarni 3-avlod (dezogest- rel 150 mkg – regulon yoki gestoden 75 mkg – lendinet); Progesteronlar (Dyufaston 20 mg, provera 10 mg, primol- yut-nor 10 mg, 17-OPK 12.5%-1-2 ml); levonorgestrel aj- ratuvchi BIV.
Xirurgik davo: bachadon bo‘yni va bachadon shilliq qa- vatini qirib olish va gistologik tekshirish, endometriy ablat- siyasi, gisteroskopiya. Bachadon ekstirpatsiyasi ko‘rsatma bo‘lganda qilinadi.
BAQKda endometriyni gistologik tekshirishga ko‘rsat- malar:
- 45 yoshdan katta ayollarda;
- 45 yoshdan kichik ayollarda giperestrogen holatlar bo‘lganda (semizlik, tuxumdon polikistoz sindromi va b.);
- qon ketish retsidivi.
Davolash asosiga qon to‘xtatish, qayta qon ketishining oldini olish (hayz siklini boshqarish) va reabilitatsiya ki- radi.
BAQKda davolashda asosiy maqsad:
- qon ketishini to‘xtatish (gemostaz);
- retsidivning oldini olish: hayz siklini va ovulyatsiyani tiklash.
Hozirgi kunda qon ketishini to‘xtatish, gemostaz kon- servativ va jarrohlik yo‘li bilan o‘tkazish mumkin. Me- dikamentoz gemostaz, asosan, yosh va erta reproduktiv yoshdagi ayollarga tavsiya qilinadi, chunki ularda endo- metriyning giperplastik jarayoni rivojlanmaydi. Agar 3 oy oldin ayolda bachadon ichini diagnostik qirish qilinganda, endometriy patologiyasi bo‘lmasa ham, konservativ ge- mostaz qilish lozim. Ovulyator qon ketishda hayz siklini tiklash uchun estrogenlar hayz siklining birinchi fazasi- da va gestagenlar hayz siklining ikkinchi fazasida tavsiya qilinadi. «Gormonal gemostaz» uchun tarkibida etinilest- radiol (0,03mg) va levonorgestrel progestestagenli AOK tavsiya qilinadi (regulon, marvelon, rigevidon) – 1-chi kuni 1 tabletka 3-4 marta qon ketish hajmiga qarab, keyin har 3 kunda 1 tabletkaga kamaytirib va 1 tabletka bo‘lgan- da 21 kun davom ettirish kerak.
Yuvenil qon ketishini davolash 2 ta bosqichli bo‘ladi: 1-bosqich konservativ davo – qon to‘xtashi uchun (tra-
neksam kislotasi, etamzilat, mefenam kislotasi) va anemi- yani davolash maqsadida. Agar samaradorligi bo‘lmasa, 2-bosqichga o‘tiladi.
2-bosqich – «gormonal gemostaz» sxema bo‘yicha (AOKlar – monofaz estrogen-gestagen aralash dorilar – re- gulon, novinet, rigevidon va b.). Sof estrogenli gemostazni (proginova, estrofem) 14 kun davomida, keyin gestagenlar 14 kun qo‘llaniladi (dyufaston 1 tabletka 2 mahal), yoki gormonal kyuretaj gestagenlar bilan davolash mumkin (1- 2,5% progesteron eritmasi, dyufaston 10-20 mg, utrojestan 400 mg sutkasiga). Monofazli AOK 30 mkg EE (o‘rtacha EE-100 mkg/sut) va progestin antiovulyator va antiprolife- rativ yuqori indeksi bilan gormonal gemostazning (REGU- LON) sxemasi.
Yuvenil davrida o‘tkir BQKda boshqa usullarning sama- radorligi yo‘q bo‘lganda (S.I.Juk., 2015) tavsiyasi:
- 1-kun – 4 tabletka;
- 2-kun – 3 tabletka;
- 3-kun – 2 tabletka;
- 4-kun – 1 tabletka, 18 kun davomida (umumiy davo- mi – 21 kun). Qon ketishining oldini olish uchun 3-6 oy davomida AOKlar iste’mol qilish kerak.
Klimakterik yoshda onkologik kasallikning yuqori xavf ehtimoli borligini esda tutish kerak va qon ketganda doimiy shubhalanish kerak. Bu ayollarga gemostaz, ya’ni qon to‘x- tatish uchun bachadon bo‘yni va bachadon tanasining alohi- da shilliq qavatini qirib olib gistologik tekshiruv qilinadi. Postmenopauzada qon ketish sabablari 60%da atrofiya, 10%da polip, giperplaziya va saraton bo‘lishi mumkin. Agar gistologik tekshiruvda atipik giperplaziya (saraton oldi holat) aniqlansa, jarrohlik davo tavsiya qilinadi. Agar
gistologik tekshirishda faqat giperplastik jarayon bo‘lsa gormonal terapiya tavsiya qilinadi. Hayz siklini boshqarish uchun 17-oksiprogesteron kapronat (17-OPK), 12.5% erit- masini tavsiya qilinadi. Shu holatda hayz siklining 14- va 19-kunida 1-2 ml, 6-12 oy davomida qabul qilinsa, ayol as- ta-sekin menopauzaga kiradi.
BAQKni medikamentoz davolash asoslari (SOGC, 2013 tavsiyalari)
Nogormonal preparatlar:
- NPVS – nosteroid yallig‘lanishga qarshi vosita (ибупрофен, напроксен va b.);
- Antifibrinolitiklar (traneksam kislotasi, etamzilat, me- fenam kislotasi).
Gormonal dorilar:
- AOKlar (rigevidon, regulon, diane-35 va b.);
- mirena (Levonorgestrel ajratuvchi BIV);
- progestagenlar (dyufaston, mikrodozali progesteron ut- rojestan);
- depo-medroksiprogesteron atsetat;
- danazol;
- gonadotropin rilizing-gormon agonistlari.
MKB kodi: N-91.0 – birlamchi amenoreya; N-91.1 – ikkilamchi amenoreya; N-91.2 – noaniq amenoreya.
Amenoreya – bu 6 oy va undan ortiq vaqt davomida hayz sikli bo‘lmasligi. Amenoreya – turli reproduktiv tizimida- gi buzilishlar, neyroendokrin kasalliklar, xavfli va xavfsiz o‘smalarning simptomi bo‘ladi. Uchrash soni reproduktiv
yoshda – 1,8-3,5%, hayz sikli va reproduktiv faoliyati bu- zilgan ayollarda – 10-15% ni tashkil qiladi. Hamma ameno- reyalarning ichida ikkilamchi amenoreya 75% da uchraydi. Tasnifi. Birlamchi va ikkilamchi amenoreya. Birlam- chi amenoreyada hayz sikli umuman yo‘qligi, ikkilamchi amenoreyada hayz sikli bo‘lgan ayolda 6 oy va undan ortiq
vaqtda kelmaganligi bilan ifodalanadi.
Fiziologik amenoreya: menarxedan oldin, homiladorlik va laktatsiya vaqtida, postmenopauzadagi ayollarda kuza- tiladi.
Jinsiy a’zolarning rivojlanishi kechiktirilgan holatdagi birlamchi amenoreya:
- gonadalar disgeneziyasi;
- gipotalamo-gipofizar tizimining faoliyati buzilishi: jin- siy rivojlanishi orqada qolishi konstitutsional turi, gipotala- mo-gipofizar tizimining organik va funksional buzilishlari. Jinsiy a’zolarning normal rivojlangan holatdagi birlam-
chi amenoreya:
- ginatreziya;
- bachadon aplaziya. Ikkilamchi amenoreya:
- bachadon patologiyasi (servikal kanalning atreziyasi, bachadon ichi sinexiyalari – Asherman sindromi);
- gipotalamo-gipofizar tizimining funksional buzilishla- ri (vaznining kamayishi bilan bog‘liq va psixogen ameno- reya, giperprolaktinemiya);
- tuxumdon amenoreyasi (tuxumdon rezistentligi sind- romi, tuxumdon yetishmovchiligi sindromi va gonadalar faoliyatining gipertormozlanishi sindromi).
Servikal kanalining atreziyasi – servikal kanalning ja- rohat sababli berk bo‘lib qolishi, bu abort bachadon ichi muolajalari, elektrokonizatsiyadan keyin kuzatiladi. Bu en- doserviks bazal membranasi jarohati bilan bog‘liq jarayon.
Servikal kanalining atreziyasi ikkilamchi amenoreyada 5-7% ni tashkil qiladi.
Klinika. Muolajadan keyin hayz sikli to‘xtashi, hayz vaqtida qon chiqishi yo‘llar berk bo‘lgani sababli siklik og‘riq bilan ifodalanadi.
Tashxis: anamnez (bachadon ichi muolajalari), klinik belgilari va UTT (gematometra belgilari) asosida qo‘yiladi. Davosi – bachadon bo‘shlig‘ini zondlash, agar amenore-
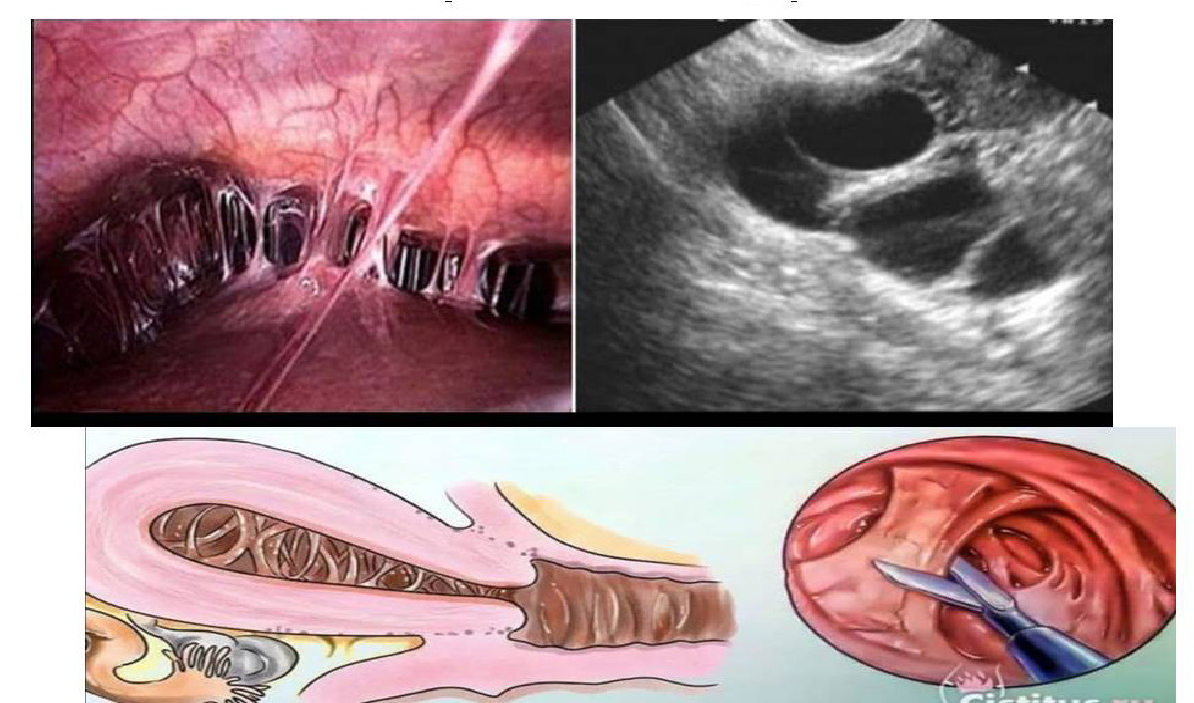
ya 6 oydan uzoq davom etsa – gisterorezektoskopiya. Bachadon ichi sinexiyalari (Asherman sindromi) MKB – 10 kodi:N85.6-bachadon ichi sinexiyalari.
Bachadon shilliq qavatini qo‘pol, tez-tez tozalash va en- dometriy yallig‘lanishi natijasida sinexiyalar hosil bo‘ladi. Ikkilamchi amenoreyasi bo‘lgan ayollarda uchrash soni 3%ni tashkil qiladi.
Klinika. Siklik og‘riqlar kuzatilmaydi. Tashxis anamnez asosida. Gormonlar normada bo‘lib, estrogen va gestagen- lar bilan sinama salbiy chiqadi.
Davolash. Gisterorezektoskopiya. Bakteriologik va mik- robiologik tekshirish. Antibakterial davo. 3 oy davomida sik- lik gormonal terapiya – estrogen va gestagenlar bilan (femos- ton 1/10) olib boriladi. AOK tavsiya qilinmaydi, chunki ular endometriyni atrofik jarayoniga olib kelishi mumkin.
Asherman sindromi (UTT va Gisterorezektoskopiya)
Vazn yo‘qotish bilan bog‘liq amenoreya ikkilamchi amenoreyali ayollarda 20-25%ni tashkil etadi. 14 – 18 yoshli qizlarda uchraydi, markaziy nerv tizimida neyrome- diator almashuvi buzilib, GnRG ajralishining kamayishiga olib keladi. Menarxe boshlanishi uchun qizlarda 17% yog‘ to‘qima bo‘lishi zarur, hayz siklini boshqarishga esa 22% yog‘ga muhtoj bo‘ladi. Agar ayol vazni 5-18% yo‘qolsa, hayz sikli keskin to‘xtaydi. Bu ayollarda FSG, LGva E2 gormonlar miqdori kamayadi.
Davolash. Psixiatr konsultatsiyasi zarur, chunki o‘smir shizofreniyasida bu birinchi simptomlardan biri. To‘g‘ri oziqlanishini boshqarish kerak, vitamin B, valeriana, pus- tirnik va mikrodozada tabiiy siklik estrogen-gestagenli (divina, femoston 2/10, sikloproginova) terapiya tavsiya qilinadi.
Giperprolaktinemiya
MKB-10 kodi: E22.1-giperprolaktinemiya. Giperprolaktinemiyada prolaktin sekretsiyasi ko‘payib,
gipofizda gonadotrop gormonlarning kamayishiga va gipo- gonadotrop amenoreyaga olib keladigan holat yuzaga kela- di. 20-25% ayollarda ikkilamchi amenoreyaga olib keladi. Giperprolaktinemiya birlamchi (gipotalamusda birlamchi o‘zgarishlarda) va ikkilamchi (endokrin, noendokrin va medikamentoz sababli) turlari bo‘ladi.
Gipotalamo-gipofizar tizimida anatomik va funksional buzilishlar natijasida patologik giperprolaktinemiya yuzaga keladi.
Anatomik sabablar:
- gipofiz o‘smalari (kraniofarangioma, glioma, granule- ma), gormonal aktiv o‘smalar (prolaktinoma, aralash pro- laktin AKTG ajratadigan gipofiz adenomalari);
- jarohat yoki xirurgik davo natijasida, radiatsiya ta’siri-
da gipofiz oyoqchasi jarohatlanishi.
Funksional sabablar:
- stress;
- neyroinfeksiyalar (meningit, entsefalit);
- turli endokrin kasalliklar (gipotireoz, Kushing kasalli- gi, Nelson sindromi, akromegaliya).
Kam uchraydigan sabablar:
- buyrak yetishmovchiligi;
- bronxogen kartsinoma, gipernefroma;
- ko‘krak qafasida jarohat va operatsiyalar;
- yatrogen sabablar (fenotiazinlar, rezerpin, gallyutsi- nogenlar).
Klinika. Hayz sikli – ikkilamchi amenoreya, 70% ayol- larda hayz siklining buzilishi stress, jarohat, operatsiya, uzoq vaqt neyroleptiklar iste’mol qilish bilan bog‘lanadi. Laktoreya (sut bezidan ajralmalar) 67% ayollarda kuzati- ladi, lekin qondagi prolaktin miqdori bilan korrelyatsiyasi yo‘q. Bosh og‘rig‘i (migren turi), bosh aylanishi, tranzitor qon bosimi ko‘tarilishi 50% ayollarda kuzatiladi. Yondosh simptomlardan neyropsixik reaksiyalar ham bo‘lishi mum- kin (depressiya, emotsional labillik va b.).
Tashxis: anamnez, laktoreya, gipoestrogen belgilari va prolaktin miqdori asosida. Giperprolaktinemiya gipo- tireoz bo‘lgan ayollarda uchrashi sababli birinchi navbat- da gipotireozga (TTG,T4) tekshirish lozim. Prolaktin 3000 mME/l gacha bo‘lsa – funksional giperprolaktinemiya deb hisoblaniladi, miqdori 3500 – 8000 mME/l 70-85% ho- latlarda ayolda mikroadenoma bo‘lishi ehtimoli bor. KT yoki MRT yordamida mikroadenomani diagnostika qilish imkoniyati bor. Prolaktin miqdori ko‘tarilgan sari gona- dotrop gormonlar (FSG,LG) miqdori kamayib boradi. Bu ayollarda ko‘z tubini tekshirganda mikroadenomaga xos o‘zgarishlar aniqlanadi.
Davolash. Medikamentoz davo dofamin agonistlari yordamida (bromkriptin, dostineks) amalga oshiriladi. Ka- bergolin (dostineks) 2,5 mg 1-2 mahal haftasiga, prolaktin nazoratida.
Xirurgik davo (selektiv olib tashlash, rentgenoterapi- ya, telegammaterapiya) makroadenomada qo‘llaniladi. Bu ayollar dispanser nazoratida bo‘lib, yilda 1 marta MRT, nevropatolog va okulist ko‘rigi va prolaktin miqdorini 2 marta aniqlash tavsiya qilinadi.
Tuxumdon rezistentligi (refrakter) sindromi MKB – 10 kodi: N91.2-noaniq amenoreya.
Uchrash soni 5-6% hamma turdagi amenoreya orasida. Tug‘ma (genetik) va orttirilgan (Yatrogen sababli – nur- li terapiya, sitostatiklar, immunodepressantlar, tuberkul- yoz, parotit, aktinomikozlarda). Antitanachalar (AT) hosil bo‘lib, FSG va LG retseptorlarni blok qilib, gipoestrogene- miyaga olib keladi.
Klinika: Menarxedan 5-10 yil o‘tgach yoki 35 yoshga- cha amenoreya yuzaga keladi.
Anamnezida – hayz siklining buzilishi, bepushtlik, in- feksion va autoimmun kasalliklar aniqlanadi. Bachadon gi- poplaziyasi kuzatiladi. Homiladorlik kam holda kuzatiladi. Gormonal tekshiruvida estrogen miqdori kam, FSG va LG miqdori yuqori bo‘ladi. UTT tekshirganda – multifollikul- yar tuxumdon belgilari aniqlanadi. Estrogen va gestagenlar bilan sinama ijobiy bo‘lib, gestagen bilan klomfen sinamasi salbiy chiqadi.
Davolash
- Gormon o‘rin bosuvchi terapiya (femoston 2/10,1/10)
- 3-6 oy davomida.
- Homilador bo‘lish uchun EKU va ootsitlaning donat- siyasi tavsiya qilinadi.
Tuxumdon yetishmovchiligi sindromi
MKB – 10 kodi: E28.3 – birlamchi tuxumdon yetishmov- chiligi.
Tuxumdon yetishmovchiligi sindromi – bu simptomo- kopleks 40 yoshgacha bo‘lgan ayollarda ikkilamchi ame- noreya, estrogen defitsit (ko‘p terlash, issiqlik quyilishi) belgilari va qonda gonadotrop gormonlari (FSG va LG) ko‘payishi bilan kuzatiladi. Populyatsiyada amenoreya- larning ichida uchrash soni 1-3%, 10% gacha. Bu genetik nuqson bo‘lib follikulyar apparatining defitsiti bilan ifo-
dalanadi. Ekzogen faktorlar – stress, virusli infeksiyalar, intoksikatsiya, tuxumdon rezeksiyasidan keyin, estrogen gormonlarining keskin kamayishi va FSG, LG miqdorining ko‘payishi.
Klinika. Amenoreya yoki oligoopsomenoreyadan bosh- lanib, menopauzadagi ayollarga xos vegetativ qon-tomir belgilar – «issiqlik» quyilishi, bosh og‘rig‘i, depressiya, xavotirlik, ish faoliyati kamayishi, qin quruqligi va boshqa belgilar kuzatiladi. UTTda bachadon va tuxumdon gipopla- ziyasi aniqlanadi.
Davolash. Gormon o‘rin bosuvchi terapiya (divina, fe- moston, klimen, kliogest). Homilador bo‘lish uchun EKU tavsiya qilinadi.
Tuxumdon gipertormozlanishi sindromi
MKB-10 kodi: E89.4 – medikamentoz davolashdan ke- yin tuxumdon faoliyatining buzilishi.
Yatrogen patologiya bo‘lib, uzoq vaqt davomida AOK iste’mol qilgan ayollarda yuzaga keladi. Bu genetik gipo- talamik rilizing gormonning ajralishi yetishmovchiligi nati- jasida rivojlanadi va prolaktin gormonining miqdori ko‘pa- yishi mumkin.
Klinika. Ayollarda hayz tiklanmagan bo‘lib, menarxe yoshidan oligomenoreya bilan boshlanadi. UTT o‘tka- zilganda bachadon o‘lchamlari kichik, endometriy – 3-5 mmgacha, lekin tuxumdonlar o‘lchami normal va folliku- lalar soni ko‘p (multifollikulyar) bo‘ladi. Gonadotrop gor- monlar bazal normada.
Davolash. Bu sindrom AOK qabul qilgandan keyin yu- zaga kelgan bo‘lsa, davolash shart emas. Hayz sikli 3-4 oy- dan so‘ng o‘zi tiklanadi.
MKB-10 kodi E28.2 – polikistoz tuxumdonlar sindromi.
Polikistoz tuxumdonlar sindromi yoki Shteyn-Levental sindromi – asosiy mezonlari surunkali anovulyatsiya va giperandrogeniya hisoblanadigan, tuxumdonlarning tuzili- shi hamda faoliyati buzilishi bilan kechadigan patologiya. PKTS ginekolog-endokrinolog nazoratidagi bemor ayol- larning taxminan 30%da uchrasa, endokrin bepushtlikning tarkibida esa 75%ga etadi.
Xalqaro diagnostika konsesusi (2003 yil) ma’lumotlari- ga ko‘ra, PKTS tashxisi nafaqat xastalik klassik kechganda (to‘liq belgilar triadasi bo‘lganda), balki uch klinik-instru- mental tekshiruv juftliklaridan biri bo‘lganda (noklassik) ham qo‘yilishi mumkin.
Quyidagi keltirilgan belgilar kiradi:
- Giperandrogeniyaning follikul yetilishi bo‘yicha ano- vulyator va regulyar ritmli hayz fonida ovarial polikistoz morfologik belgilari (tuxumdon o‘lchamining 2-6 marta kattalashishi, kapsulasining qalinlashishi, stromasi giper- plaziyasi) bilan birga kelishi;
- Menstrual disfunksiyaning, PKTS giperanrogeniya shakli bo‘lmaganda, ovarial polikistoz UTT belgilari (kap- sula ostida joylashgan diametri 5-8mm kistoz-atreziyalan- gan ko‘plab follikulalar mavjudligi) bilan qo‘shilib kelishi;
- Menstrual disfunksiyaning giperanrogeniya bilan bir- ga uchrashi, lekin ovarial polikistozning yaqqol UTT man- zarasi bo‘lmasligi.
PKTS patogenezi. Bu patologiya haqidagi asosiy za- monaviy tasavvurlarni jamlab, patogenezning quyidagi holatlarini farqlash mumkin. Avval tuxumdonlarda steroi- dogenez asoslarini eslasak: androgenlar sintezi stromada va follikullarning ma’lum yetilish bosqichlaridagi diamet- ri 5-8mm bo‘lgan teka hujayralarda amalga oshadi. And-
rogenlar sintezini LG, insulinga o‘xshash o‘sish omili-1 (IPFR-1) va enzim (sitoxrom R450s17) boshqaradi.
Androgenlar (testosteron va androstendion) ning est- rogenga aylanishi, ya’ni androgenlar aromatizatsiyasida sitoxrom R450s17 ishtirok etadi. Enzim sintezini esa, FSG boshqaradi.
PKTS da giperandrogeniya quyidagilarning oqibati:
LG darajasining oshishi pubertat yoshda, reproduktiv ti- zim gormonal faoliyati ishga tushishida shakllanadigan go- nadotropinlar va GnRG ajralishining sirxoral ritmi buzilishi natijasida yuzaga keladi.
Irsiy omillar buning ehtimoliy sababi hisoblanadi. LG giperstimulyatsiyasi tuxumdonlarda follikulogenezni izdan chiqarib, androgenlar sintezi oshishi, stroma va teka hujay- ralar giperplaziyasi bilan kechadigan follikula kistoz atrezi- yasi shakllanadi. Androgenlarni estrogenga aromatizatsiya- lovchi enzim sintezi uchun zarur FSG tanqisligi natijasida androgenlar to‘planishi va estradiol tanqisligi yuzaga keladi. PKTS uchun xos bo‘lgan giperandrogeniyaning muhim mexanizmi insulinga rezistentlik (IR) – organizmda glyuko- za sarflanishning susayishi hisoblanadi. Natijada kompensa- tor giperinsulinemiya rivojlanadi. Insulin retseptorlari nuqso- ni bo‘lganligi uchun esa, uning faoliyati IPFR-1 retseptorlari tomonidan ta’minlanadi. Insulin va IPFR-1 teka hujayralarda hamda stromada LGga bog‘liq androgen sintezini kuchayti-
radi, shuningdek, LG ajralishini ham stimullaydi.
Biologik faol T konsentratsiyasi globulinlarni bog‘lov- chi jinsiy steroidlar hosil bo‘lishining kamayishi hisobiga ortadi. Globulinlarni bog‘lovchi jinsiy steroidlar sintezi gi- perinsulinemiya va estradiol darajasining pasayishi natija- sida sustlashadi.
Yog‘ to‘qimasi ham o‘ziga xos rol o‘ynaydi. Semizlikda glyukozaga tolerantlik diabetogen turda buziladi, IR hamda kompensator GI rivojlanadi. Bu metabolik buzilishlar oqi-
batida adipotsitlar (yog‘ hujayrasi) da androgenlar sintezi va bunga mos ravishda testosteronning estradiolga, andros- tendionning estronga aromatizatsiyasi kuchayadi. Ushbu jarayon avtonom xususiyatga ega bo‘lib, gonadotrop sti- mulyatsiyaga bog‘liq emas. Shunday qilib, yog‘ to‘qimasi androgen va estrogenlar (asosan estron) ning gonadadan tashqari ishlab chiqarilish manbasi hisoblanadi.
PKTS asosiy klinik belgilari:
- surunkali anovulyatsiya;
- tuxumdonga bog‘liq giperandrogeniya.
Patogenezida u yoki bu mexanizmning ustunlik qilishiga ko‘ra, PKTS rivojlanishining 2 xili tafovut qilinadi: semiz- lik bilan va semizliksiz kechadigan PKTS.
Semizlik bilan kechadigan PKTSda giperinsuline- miyaga olib keluvchi va natijada teka hujayralarda and- rogenlarning LGga bog‘liq sintezini kuchaytiruvchi IR alohida o‘rin tutadi. LG darajasining oshishi qo‘shilib, xuddi semizlikdagi kabi mexanizm bo‘yicha androgenlar giperproduksiyasiga olib keladi. Ko‘rinib turibdiki, farq faqatgina tuxumdonlarda androgenlar sintezini kuchayti- ruvchi turtki mexanizmida ekan. PKTS ko‘p omilli, ehti- mol, irsiy determinirlangan patologiya bo‘lib, patogene- zida gipofiz gonadotrop faoliyati markaziy mexanizmlari (pubertat davrdan boshlab), mahalliy tuxumdon omillari, tuxumdondagi morfologik o‘zgarishlarni hamda klinik simptomatikani belgilovchi ekstraovarial va metabolik buzilishlar ishtirok etadi.
Klinika
- Hayz siklining oligomenoreya turida buzilishi. Tuxum- donlarning gormonal faoliyati buzilishi pubertat davrida tuxumdonlar fiziologik faollashishi bilan, sikl buzilishi esa menarxedan boshlanadi va meyorlashishga moyil bo‘lmay- di. Taxminan 10-15% bemorlarda hayz sikli buzilishi en-
dometriy giperplaziya jarayonlari fonida BDQ xususiyatida bo‘ladi.
- Anovulyator bepushtlik. Shu o‘rinda ta’kidlash ke- rak-ki, bunda bepushtlik AGS buyrak usti bezi giperand- rogeniyasiga xos bo‘lgan homilador bo‘lish ehtimoli va keyinchalik homila tushishidan farq qilib, birlamchi xusu- siyatda bo‘ladi.
- Turli darajada ifodalangan girsutizm menarxe davri- dan sekin-asta rivojlanadi. AGSda esa, girsutizm buyrak usti bezlari faollashishi bilan adrenarxe davrida boshlanadi.
- Tana vaznining ortishi.
- Sut bezlari to‘g‘ri rivojlanganda ham, har uchinchi ayolda surunkali anovulyatsiya va giperestrogeniya fonida fibroz-kistoz mastopatiya rivojlanadi.
Diagnostika:
- o‘ziga xos anamnez, klinik simptomatika-menarxeni o‘z vaqtidaligi, menstrual sikl buzilishi – oligomenoreya menarxedan, bemorlarning yarmidan ko‘pida girsutizm, 70%ida IMT – 26-30, II-III-darajali semizlik menarxedan rivojlanadi;
- transvaginal UTT siklning 5-7-kunida o‘tkazilganda, exoskopik manzara mezonlari yaqqol ko‘rinadi,
- tuxumdonlar hajmi 9 sm3, giperplaziyalangan stroma 25%ini tashkil etadi;
- tuxumdonlar hajmi sm3 = U x Q x E x 0,5 formulasida aniqlanadi (U, Q, E – tuxumdon uzunligi, qalinligi va eni, 0,5 – koeffitsient);
- 10 dan ortiq diametri 10 mm gacha bo‘lgan atretik fol- likulalar periferiyada yoki qalinlashgan kapsula ostida joy- lashgan.
Tuxumdonlar polikistoz sindromining UТТ belgilari
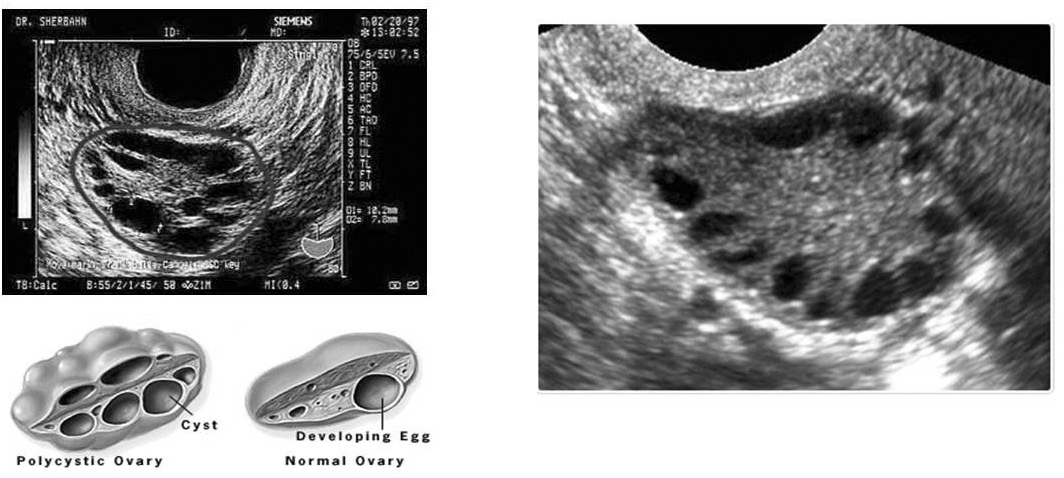
PSKTS=polikistoz tuxumdonlarni sindromi
Consensus on women’s health aspects of polycystic ovary syndrome (PCOS): the Amsterdam ESHRE/ ASRM Sponsored 3rd PCOS Consensus Workshop Group.Fertility and Sterility 2012;97(1),28-38.
PKTS gormonal xususiyatlari:
- LG darajasi oshishi;
- LG/FSG nisbati 2,5 dan ortiq;
- meyoriy DEA-S va 17-ONP da umumiy hamda erkin T darajasi yuqori bo‘lishi;
- deksametazon bilan sinama o‘tkazilganda (buyrak usti bezi fraksiyasi hisobiga) androgenlar konsentratsiyasining taxminan 25%ga kamayishi;
- AKTG bilan sinama manfiyligi AGSga xos bo‘lgan
buyrak usti bezi giperandrogeniyani inkor etadi.
PKTS da metabolik buzilishlar:
- triglitseridlar, past zichlikdagi lipoproteidlar va juda past zichlikdagi lipoproteidlar darajasi oshishi;
- yuqori zichlikdagi lipoproteidlar darajasi pasayishi;
- glyukozaning insulinga tolerantligi buziladi, glikemik egrilik (qonda qand miqdori nahorda och qoringa va 75g glyukoza iste’mol qilgandan keyin 2 soat ichida) aniqlana-
di. Agar 2 soatdan so‘ng qonda qand miqdori boshlang‘ich raqamlarga mos kelmasa, bu glyukozaning insulinga tole- rantligi buzilgani, ya’ni IRdan darak beradi va mos keladi- gan davoni talab etadi;
- endometriyda giperplastik jarayonlar uchrash chasto- tasi ortganligi sababli, ayollarda atsiklik qon ketishi endo- metriy biopsiyasiga ko‘rsatma bo‘ladi
PKTS qiyosiy taqqoslash AGS bilan shartlangan giper- androgeniya, shuningdek, tuxumdon va/yoki buyrak usti bezi virilizatsiyalanadigan o‘smalari bilan o‘tkaziladi.
Davolash. PKTS bo‘lgan ayollar shifokorga bepushtlik- ka shikoyat bilan murojaat qilishadi. Shuning uchun davo- ning maqsadi ovulyator siklni tiklashdan iborat. Ortiqcha tana vaznli va normal tana vaznli bemorlarda davo cho- ra-tadbirlari ketma-ketligi farq qiladi.
Semizlikda:
- bosqichda tadbirlar tana vaznini meyorlashga qaratilgan. Vaznni reduksion parhez (o‘tkir, sho‘r mahsulotlarni, suyuq- likni cheklash, yuklamali kunlar) fonida kamaytirish, uglevod va yog‘ almashinuvini normallashtiradi. Oqsil glyukoneoge- nez jarayonida sarf bo‘lishini hisobga olib ochlik tavsiya etil- maydi. Jismoniy faollikni kuchaytirish nafaqat vaznni meyor- lashning, balki mushak to‘qimasining insulinga sezgirligini oshirishning ham muhim komponenti hisoblanadi.
AGS va PKTS differensial-diagnostik belgilari
Ko‘rsatkichlar |
AGS |
PKTS |
Testosteron |
Yuqori darajada |
|
DEA, DGEA-S |
Yuqori |
Normada yoki yuqori |
17-OPN |
Yuqori |
Normada |
LG/FSG |
2 kam |
2,5 ko‘p |
Deksametazon bilan sinama |
75% ga kamayishi |
25% kamayishi |
AKTG bilan sinama |
Ijobiy |
Salbiy |
Bazal harorat |
LF yetishmovc- hiligi |
Monofaz |
Girsutizm darajasi |
I-III |
I-II |
IMT (tana vaznining indeksi) |
24-26 |
>26 |
Ayol morfotipi |
Interseksual |
Ayolniki |
Generativ faoliyati |
1-chi trimestrda homila tushishi |
Birlamchi bepushtlik |
Hayz faoliyati |
Hayz sikli oligo- menoreyaga moyil |
Oligo-, amenoreya DQK |
Tuxumdonlar |
Follikulalar turli yetilish darajasida, hajmi 6 sm3gacha |
Stroma hisobiga kat- talashgan, follikulalar 5-8mm gacha, sub- kapsulyar joylagan, hajmi>9 sm3 |
II-bosqichda – reduksion parhez va jismoniy yuklama- dan samara bo‘lmaganda (IR va GI) metabolik buzilishlar- ning medikamentoz terapiyasi o‘tkaziladi. Glyukofaj (met- formin) periferik to‘qimalarning insulinga sezgirligini oshi- riruvchi preparat hisoblanadi. Metmorfin jigarda, mushak- larda va yog‘ to‘qimasida glyukoza sarflanishini yaxshilab, triglitseridlar darajasini pasaytirib, periferik IR susayishiga olib keladi. Preparat glyukozotolerant test nazoratida 3-6 oy muddatga 500 – 1000 mg/sut buyuriladi. Vazn normal- lashgach, ovulyatsiyani stimullash o‘tkaziladi.
Normal tana vaznida:
PKTS va bepushtlikni davolash bepushtlikning nay hamda erkak omilini istisno etgach boshlanadi.
I-bosqich. Ta’kidlab o‘tish joizki, uzoq vaqt est- rogen-gestagenlarni ularni cheklagandan keyin yuzaga keladigan rebaund-samaraga asoslangan ovulyatsiyani sti- mullash uchun qo‘llash o‘z qimmatini yo‘qotmagan. Bu
maqsadda AOK (diane-35, midiana) ni 3-6 sikl davomida qo‘llash eng samarali bo‘lib qolmoqda. PKTS giperand- rogeniya va girsutizm bilan birga uchragan bemorlarga klomifenni buyurishdan oldin intiandrogen terapiya kursini (midiana, belara, yarina) testosteronni miqdori normallash- guncha o‘tkazish lozim. Estrogen-gestagen bilan davo sa- mara bermaganda, klomifen sitrat qo‘llanadi.
- bosqich. Klomifen sitrat bilan ovulyatsiya stimulyat- siyasi hayz siklining 5-dan 9-kunigacha o‘tkaziladi.
1-kurs – 50 mg dan kuniga; 2-kurs – 100 mg;
- kurs – 150 mg.
Bazal harorat, follikulometriya ma’lumotlari bo‘yicha ovulyatsiya bo‘lmaganda klomifen dozasi har keladigan siklda 50mg dan 200mg ga yetguncha oshiriladi. Ovulyat- siya stimulyatsiyasining samaradorligi mezoni bo‘lib tik- langan regulyar hayz sikli ikkinchi fazasida 12-14 kun da- vomida gipertermik bazal harorat, sikl ikkinchi fazasi o‘rta- sida progesteron darajasi 15 ng/ml va yuqori, LG preovul- yator cho‘qqisi, shuningdek, UTTda siklning 13-15-kunida 18 mm dan kichik bo‘lmagan dominant follikul mavjudligi, endometriy qalinligining 8-10mm dan kam bo‘lmasligi xos. Ushbu ko‘rsatkichlar bo‘lganda, odam xorionik gona- dotropini oXG (profazi, pregnil)ning 7500 – 10 000 ovul- yator dozasini yuborish tavsiya etiladi, bu o‘tkazilgandan
so‘ng 36-48 soat ichida ovulyatsiya sodir bo‘ladi.
Yodda tutish muhimki, oXG ni erta buyurish yetilmagan follikulning muddatidan avval lyuteinizatsiyasiga, kech bu- yurish esa, lyuteolitik ta’sir ko‘rsatadi. Klomifen bilan da- volaganda u antiestrogen samaraga ega ekanligini, servikal shilliq miqdorini kamaytirishini va natijada spermatozoid- lar penetratsiyasiga qarshilik qilishini, endometriy prolife- ratsiyasini to‘xtatib tuxum hujayra urug‘langanda implan- tatsiyani buzishini unutmaslik shart. Uning bu istalmagan
samarasini bartaraf etish maqsadida klomifen qabuli to‘xta- gach, tabiiy estrogen 1-2 mg dozada yoki sintetik estrogen (mikrofollin) 0,05 mg dozada siklning 10-dan – 15-kuniga- cha servikal shilliq o‘tkazuvchanligini va endometriy proli- feratsiyasini kuchaytirish uchun tavsiya etiladi.
Lyutein fazasi yetishmasligida sikl ikkinchi fazasida 16- dan – 25-kunigacha gestagenlar didrogesteron (dyufaston 10 mg 2 marta) tavsiya etiladi (3-6 oy davomida).
Klomifen sitrat bilan davolashda ovulyatsiya induksiyasi 60-65%, homiladorlik 32-35%, ko‘p homilali homiladorlik 5-6% holatda kuzatilsa, bachadondan tashqari homilador- lik va o‘z-o‘zidan homila tushishi populyatsiyadan yuqori emas. Ovulyator sikl fonida homiladorlik sodir bo‘lmasa, laparoskopiyada bepushtlikning peritoneal omillarini mus- tasno etish talab qilinadi.
- bosqich. Klomifen rezistentlikda ovulyatsiyaning to‘g‘ridan-to‘g‘ri ta’sir etadigan stimulyatorlari – gonadot- rop preparatlar buyuriladi. LG va FSG 75 ed. dan tutuvchi chMG (pergonal, xumigon va hk.) qo‘llaniladi. So‘nggi yil- larda LG yuqori bo‘lgan ayollarda ovulyatsiyani stimullash uchun yuqori tozalangan FSG (metrodin) preparati ishlab chiqarildi.
Gonadotropinlar buyurilganda bemorga ko‘p homilali homiladorlik xavfi, giperstimulyatsiya sindromi rivojlanish ehtimoli, shuningdek, davoning qimmatligi haqida ma’lu- mot beriladi. Davo faqat bachadon va naylar patologiyasi, erkak omilini istisno etgach boshlanishi shart.
Davolash jarayonida follikulogenez va endometriy ho- latining UTT monitoringi, albatta, o‘tkazib turilishi lozim. Agar hech bo‘lmaganda diametri 18 mm dan kichik bo‘l- magan 1ta follikul bo‘lsa ham ovulyatsiya odam XG 1 mar- ta 7500-10 000 birlik dozada yuborib chaqiriladi. Diametri 16 mm dan katta 2 ta yoki 14 mm dan katta 4 ta follikul
aniqlansa, XG yuborish ko‘p homilali homiladorlik xavfi- ni yuzaga keltirishi mumkinligi sababli maqsadga muvofiq emas.
Ovulyatsiyani gonadotropinlar bilan stimulyatsiya qi- lish homiladorlikni 60% gacha, ko‘p homilali homiladorlik xavfini 10-25%, bachadondan tashqari homiladorlik 2,5 dan 6% gacha oshiradi, o‘z-o‘zidan homila tushishi 12-30% va tuxumdonlarning giperstimulyatsiya sindromi 5-6% hollar- da kuzatiladi.
- bosqich. Klomifen rezistent holatlarda ovulyatsiyani xirurgik stimulyatsiyasi – tuxumdonlarning ponasimon re- zeksiyasi minimal invaziv va bitishma hosil bo‘lishi xavfi past usul operatsion laparoskopiya yordamida o‘tkaziladi. Bundan tashqari, laparoskopik rezeksiyaning quyidagi af- zalliklari mavjud: giperstimulyatsiya, ko‘p homilali homi- ladorlik xavfi yo‘q va bepushtlikning hamroh peritoneal omillarini, endometriozni bartaraf etish ehtimoli.
Laparoskopiyada stromani nuqtali elektrod bilan bu- zishga asoslangan tuxumdonlarning kateterizatsiyasini o‘tkazish mumkin. Har bir tuxumdonda 15 dan 25 tagacha punktur qilinadi, bu amaliyot tuxumdonlarning ponasimon rezeksiyasiga ko‘ra, kam jarohatli va qisqa vaqt talab etadi. Laparoskopiya afzalligi kosmetik samara va kasalxonada davolanish kunlarini 2 kundan oshmasligida.
Amaliyotdan 3-5 kundan keyin hayzga o‘xshash reaksi- ya, 2 haftadan so‘ng esa, bazal harorat bo‘yicha aniqlanadi- gan ovulyatsiya kuzatiladi. Laparoskopik amaliyotdan ke- yin 2-3 sikl davomida ovulyatsiya bo‘lmasligi qo‘shimcha klomifen buyurishni talab etadi.
Odatda homiladorlik 6-12 oy ichida sodir bo‘ladi, ke- yinchalik homilador bo‘lish chastotasi pasayadi. Ovulyator menstrual sikl mavjudligida homiladorlik sodir bo‘lmasligi bepushtlikning nay omilini mustasno etish zarurligini talab qiladi.
Laparoskopik amaliyotdan keyin ovulyatsiya induksiyasi uchrashi 84-89%, homiladorlik sodir bo‘lishi o‘rtacha 72%.
Yetarlicha samaraga qaramay, ko‘pchilik klinitsistlar tax- minan 5 yildan keyin PKTS retsidivi va klinik simptomatikani kuzatishgan. Shuning uchun homiladorlik va tug‘ruqdan ke- yin PKTS retsidivi profilaktikasini o‘tkazish kerak. Bu maq- sadda monofaz (Midiana, yarina, belara va hk.) aralash oral kontratseptivlar (AOK) dan foydalanish zarur. Ortiqcha tana vazniga ega bo‘lgan ayollarda preparatning nojo‘ya ta’sirla- rida yoki ko‘tarolmaslikda yangi AOK – yarinani 3 sikldan kam bo‘lmagan muddatga tavsiya etish mumkin. Gestagenlar siklning 2-fazasida: dyufaston 20 mg hayz siklining 16-dan 25-kunigacha, medroksiprogesteronatsetat (MPA) 10-20 mg dan siklning 16-dan 25-kunigacha yoki 17-OPK 12,5% m/o siklning 16- va 21- kunida 125-250 mg dan buyuriladi.
PKTS bo‘lgan ayollarda endometriy giperplastik jarayonlarini davolash
Gistologik tekshiruvda tasdiqlangan endometriy giperpla- ziyasi aniqlanganda, birinchi etapda estrogen-gestagen va ges- tagen preparatlar, semizlikda gestagenlarning o‘zi bilan davo qilinadi. Estrogen-gestagen preparatlardan marvelon, femo- den, mersilon 1 tabletkadan kuniga siklning 5-dan 25-kuniga- cha 6 oy davomida buyuriladi. Gestagenlardan dyufaston 10 mg/sut yoki medroksiprogesteron atsetat – 20 mg/sut siklning 16-dan 26-kunigacha buyuriladi. Retsidivlangan giperplastik jarayonlarda, adenomatozda gestagenlar bilan uzluksiz rejim- da (provera 250 mg dan haftada 2-3 marta) 6 oy davomida davolash va davo boshlangandan 3-6 oy o‘tgach, bachadonni nazorat diagnostik qirish ko‘rsatma hisoblanadi.
Shuni unutmaslik zarurki, tuxumdonlar rezeksiyasiga nafaqat bepushtlik, balki ayollarda giperplastik jarayonlar bilan birga PKTS borligi ham ko‘rsatma hisoblanadi.
Reproduktiv yoshdagi, xususan, generativ faoliyatni o‘tamagan ayollarda adenomatozni davolashda gonadoli- berin analoglari – zoladeks, dekapeptil va hk. ni 6 oy davo- mida qo‘llash yaxshi natija beradi deb hisoblanadi. Biroq preparat narxi qimmatligi ularni amaliyotda keng qo‘llani- lishini cheklaydi.
Giperplastik jarayonlarni davolashning 2-bosqichida chora-tadbirlar gormonoterapiya to‘xtatilgach (rebaund ef- fekt) ovulyator menstrual siklni tiklashga qaratilgan. Bunda ham klomifenni bazal harorat nazoratida umumiy qabul qi- lingan sxema bo‘yicha buyurish mumkin.
Endometriy giperplastik jarayonlarini davolashni o‘tka- zish uchun zarur sharoitlar reduksion parhez va medika- mentlar berish fonida metabolik buzilishlar (giperinsuline- miya, giperglikemiya, dislipidemiya) ni korreksiyalashdir. Aks holda, yog‘ to‘qimada estrogenlar hosil bo‘lishiga bog‘liq retsidivlar yuzaga kelishi mumkin.
Girsutizmni davolash eng qiyin tadbirlardandir. Soch follikulasi darajasida testosteronni 5α-reduktaza ta’sirida faol digidrotestosteronga aylanishi sodir bo‘ladi. Giperand- rogeniya kechishini qiyinlashtiradigan erkin testosteron da- rajasining oshishi katta ahamiyatga ega.
Girsutizmni davolash androgenlar ta’sirini turli yo‘llar bilan bloklashga qaratilgan:
- endokrin bezlarda sintezini to‘xtatish;
- globulinlarni bog‘lovchi jinsiy steroidlar konsentrat- siyasining oshishi, aniqrog‘i biologik faol androgenlarning kamayishi;
– 5α-reduktaza fermenti aktivligi pasayishi hisobiga ni-
shon to‘qimalarda digidrotestosteron sintezi tormozlanishi;
– soch follikulasi darajasida androgenga sezgir retsep- torlar blokadasi.
Semizligi bor ayollarda tana vaznini meyorlash gir- sutizmni davolashning zarur sharti hisoblanadi. Tana vazni
va androgenlar darajasi orasida musbat korrelyatsiya mav- judligi isbotlangan.
Aralash oral kontratseptivlar (AOK) girsutizmni, ayniq- sa, yaqqol ifodalanmagan shakllarini davolashda keng qo‘l- laniladi. AOK ta’sir mexanizmi LG sintezini pasaytirish, shuningdek, erkin androgenlar konsentratsiyasini kamayti- radigan GBJS darajasini oshirishga asoslangan.
Birinchi antiandrogenlardan biri siproteronatsetat (and- rokur) edi. U kimyoviy tuzilishi bo‘yicha medroksiproges- teron atsetat hosilasi bo‘lgan progestagen. Ta’sir mexa- nizmi nishon to‘qimada androgen retseptorlarini bloklash va gonadotrop sekretsiyani susaytirishga asoslangan. Shu jumladan, AOK – 2 mg tsiproteronatsetatni 35 mkg etini- lestradiol bilan qo‘shilmasi ham antiandrogen hisoblanib, kontraseptiv effektga ham ega. Diane-35ning antiandrogen ta’sirini Androkurni 25-50 mg dan siklning 5-dan 15-ku- nigacha buyurib kuchaytirish mumkin. Davo muddati 6 oydan 2 yilgacha va undan uzoq. Preperat yaxshi singadi, ba’zan qabul qilish boshlanganda lanjlik, shish, mastalgiya, vazn ortishi va mayl (libido) susayishi kuzatiladi.
Spironolakton (veroshpiron) ham buyrak usti bezi va tuxumdonlarda androgen sintezini, periferik retseptorlarni bloklab, sitoxroma R450s17 faolligini susaytirib antiand- rogen samara ko‘rsatadi; 5α-reduktaza faolligini pasaytira- di, vazn kamayishiga olib keladi. Uzoq vaqt kuniga 100mg dan qabul qilinganda, girsutizm kamayganligi kuzatiladi. Nojo‘ya ta’siri: dastlabki 5 kunda kuchsiz diuretik samara, lanjlik, uyquchanlik. Davo davomiyligi 6 oydan 24 oy va undan uzoq bo‘lishi mumkin.
Flyutamid – ta’sir mexanizmi retseptorlarni bloklash va testosteronni kam kamaytirishga asoslangan. 250-500 mg/ sut 6 oy davomida va undan uzoq buyuriladi. 3 oydan so‘ng qonda androgenlar darajasi o‘zgarmay, yaqqol klinik sama-
rasi ko‘rinadi. Kontratseptiv ta’siri yo‘qligi sababli AOK bilan birga berish mumkin.
Finasterid – 5α-reduktazaning maxsus ingibitori hisob- lanib, uning ta’sirida faol digidrotestosteron hosil bo‘ladi.
Gonadotrop rilizing gormonlar agonistlari (Zoladeks, lyukrin-depo, buselerin, dekapeptil) ayniqsa LG yuqori bo‘lgan PKTS samarali. Ta’sir mexanizmi gipofiz gonadot- rop faoliyatini va tuxumdon teka hujayralarida androgen- larning LG ga bog‘liq sintezini bloklashga asoslangan. Kamchiligi, tuxumdon faoliyatining o‘tkir susayishidan klimakterik sindromga xos shikoyatlarning paydo bo‘lishi. Bu preparatlar girsutizmni davolashda kam qo‘llaniladi.
Girsutizmning medikamentoz davosi doim ham samarali emas, shuning uchun turli ko‘rinishdagi epilyatsiya (elek- tro-lazer, kimyoviy va mexanik) keng tarqalgan.
Giperandrogeniya va surunkali anovulyatsiya AGS, neyroalmashuv-endokrin sindrom, gipotireoz, Kushing kasalligi va giperprolaktinemiya kabi endokrin buzilish- larda kuzatiladi. Bunda tuxumdonlarda PKTS ga o‘xshash morfologik o‘zgarishlar rivojlanadi. Bunday hollarda gap ikkilamchi tuxumdon polikistozi haqida boradi va uni da- volashning asosiy prinsipi yuqorida keltirilgan kasalliklarni muolaja qilishga tayangan.
MKB – 10 kodi: N94.3 – Hayz oldi sindromi
Hayz oldi sindromi – hayz oldidan, hayz siklining ikkin- chi fazasida yuzaga keladigan neyropsixik, vegetativ-qon to- mir va endokrin-almashinuvi buzilishlari bilan kuzatiladigan murakkab patologik simptomokompleks bo‘lib hisoblanadi. Turli yoshdagi guruhlarda HOSning uchrash soni turli- cha 19-20 yoshda – 20%, 30 yoshdan keyin – 47%, 40-49
yoshdan keyin – 55%.
Etiologiyasi va patogenezi. HOS kelib chiqish omilla- riga: stress holatlar, neyroinfeksiyalar, asoratli tug‘ruq va abortlar, turli jarohat va jarrohlik amaliyotlari. Og‘irlash- gan ginekologik anamnez va ekstragenital patologiyalar premorbid fon bo‘lib xizmat qiladi. HOS rivojlanishi haqi- da nazariyalar ko‘p: gormonal, «suv bilan zaharlanish» na- zariyasi, psixosomatik buzilishlar, allergik va b. HOSning patogenezida giperestrogeniya va u bilan bog‘liq natriyning hamda suyuqlikni to‘qimalarda, asosan, markaziy asab tizi- mida yig‘ilib qolishi yetakchi o‘rin egallaydi.
Klinik shakllari:
- nerv-psixik (emotsional labillik, ta’sirchanlik, yig‘loqi- lik, uyqusizlik, jahldorlik, atrofdagilarga nisbatan apatiya, depressiv holatlar, holsizlik, tez charchash, xotira susayi- shi, seksual buzilishlar va b.);
- shish (yuz, boldir, barmoqlar shishi, sut bezlari tarang- lashuvi va og‘riqligi – mastodiniya, teri qichishi, terlash, chanqash, tana vazni ortishi, me’da-ichak yo‘llari faoliyati- ning buzilishi, bosh og‘rig‘i, ta’sirchanlik va b.);
- sefalgik (vegetativ-qon tomir va nevrologik simpto- matika ustunligi: migrensimon bosh og‘rig‘i, ko‘ngil aynib qusish, ich ketishi, bosh aylanishi, yurak urib ketishi, ta’sir- chanlik, hidga sezgirlik ortishi);
- krizli (simpato-adrenal krizlar ustun bo‘lib, AQB ko‘tarilishi, taxikardiya, EKG o‘zgarishsiz, yurak og‘riq- lari. Odatda, krizlar charchoq va stress holatlardan so‘ng kuzatiladi).
Patologik simptomlar soni, intensivligi va davomiyligi bo‘yicha HOSning uchta shakli farqlanadi: yengil, o‘rta va og‘ir. Yengil shakli – hayzdan 2-10 kun oldin 3-4 simptom- lari paydo bo‘lib, shundan 1-2 simptomlar kuchliroq rivoj- langan bo‘ladi; og‘ir shakli – hayzdan 3-14 kun oldin 5-12 simptomlar paydo bo‘lib, shundan 2-5tasi yoki barchasi kuchli rivojlangan bo‘ladi.
HOS uch bosqichda kechadi:
- Kompensirlangan – paydo bo‘lgan simptomlar hayz boshlanishi bilan yo‘qolib, yillar o‘tgan sari HOS avj ol- maydi.
- Subkompensirlangan – yillar o‘tgan sari og‘irligi avj
oladi, muddati, soni va rivojlanish darajasi ortadi.
- Dekompensirlangan – og‘ir kechib, «yorug‘» oraliqlar
kamayadi.
HOSning tashxisi belgilarning siklligiga asoslanadi. Or- ganik patologiyaning yo‘qligini aniqlash uchun kalla suyagi va turk egari, umurtqo‘yin qismi rentgenografiyasi, buyrak, me’da-ichak yo‘llarini tekshirish, EEG, EKG funksional si- namalar bilan, ko‘z tub iva ko‘rish maydonini, ko‘krak be- zida og‘riq bo‘lganda hayzning 1-fazasida mammografiya o‘tkazish tavsiya etiladi.
Kasallikni davolash uning davomiyligiga, klinik shakli- ga, bemorning yoshi va yo‘ldosh ekstragenital patologiya- ga bog‘liq. Davolashning birinchi bosqichida psixoterapiya (o‘zaro suhbat, kasallik ma’nosini tushuntirish, autotre- ning, dam olish va ishlash tartibi, parhez bo‘yicha masla- hatlar, badantarbiya tavsiya qilinadi). Neyropsixik belgi- larni hisobga olib sedativ va psixotrop vositalar (tazepam, diazepam, rudotel, seduksen, amitriptilin va b.) hayzning 2-fazasida belgilar paydo bo‘lishidan 2-3 kun oldin berila- di. Antigistamin vositalar shish turida samara beradi.
Sefalgik va kriz shaklida prolaktin miqdori yuqori bo‘l- ganda dostineks yoki parlodel (1,25-2,5 mg kuniga) hayz- ning 2-fazasida beriladi. HOSning shish shaklida verosh- piron 25 mg 2-3 marta kuniga hayzning 2 fazasida belgi- lar paydo bo‘lishidan 3-4 kun oldin beriladi. HOSning patogenezida prostaglandinlar rol o‘ynashini hisobga olib, antiprostaglandinlar – naprosin, indometatsin va b. tavsiya etiladi.
Gormonal terapiya hayzning 2-fazasi yetishmovchiligi- da tavsiya qilinadi. HOSning og‘ir shaklida gestagenlar 16- dan 25-kungacha (dyufaston 10 mg 2 mahal), yoki aralash sintetik progestagenlar (midiana, belara, yarina, va b.) va menopauza yoshidagi, mastopatiya va bachadon miomasi bor ayollarga (noretisteron 5 mg hayz siklining 5-kunidan 20 kun davomida) beriladi.
HOS 6-9 oy davomida davolanadi.
MKB – 10 kodi: N95.3 – sun’iy postmenopauzadagi holat. Postkastratsion sindrom (PS) – bu vegetativ-qon tomir, neyroendokrin va neyropsixik simptomlar majmuasi bo‘lib, reproduktiv yoshdagi ayollarda bachadon bilan yoki bacha- donsiz total yoki subtotal ovarioektomiya (kastratsiya)dan keyin rivojlanadi va organizmning adaptatsiyasi buzilishi kuzatiladi. Operatsiyadan 1-3 haftadan keyin boshlanib,
2-3 oydan so‘ng to‘liq rivojlanadi.
Jarrohlik qilingan ayollar ichida 60-80% da sindrom ku- zatilib, 25% da postkastratsion sindrom og‘ir o‘tib, ayol- ning mehnat qobiliyati buziladi. Ikki tomonlama ovariek- tomiya o‘tkazgan taxminan 25% ayollarda og‘ir va tez-tez issiqlik quyilishi, tez charchash, ta’sirchanlik, bezovtalik, qayfiyatsizlik, xotira susayishi kuzatiladi. Issiqlik quyilish- lari gonadoliberin ishlab chiqarilish tezligi va amplitudasi ortishi bilan ifodalanadi.
Postkastratsion sindromning patogenezida adaptatsi- yaning buzilishi yotadi. Tuxumdonlar olib tashlangandan so‘ng jinsiy gormonlarning to‘satdan kamayishi gonadotro- pinlar va jinsiy steroid gormonlar o‘rtasidagi teskari bog‘la- nish mexanizmining buzilishiga olib keladi.
Klinik manzarasi: kasallik belgilari jarrohlikdan so‘ng 1-3 haftada boshlanib, 2-3 oy va undan so‘ng to‘liq rivoj- lanadi.
Klinikasida vegetativ-qon tomir buzilishlari ustun bo‘la- di (73%) – issiqlik quyilishi, terlash, taxikardiya, aritmiya, yurakda og‘riq, gipertonik krizlar; almashinuv-endokrin buzilishlar (15%) – semizlik, giperlipidemiya, giperglike- miya; psixoemotsional (12%) – ta’sirchanlik, yig‘loqilik, uyqu, e’tibor buzilishi, agressiv-depressiv holatlar. 3-5 yil- dan so‘ng jinsiy va siydik yo‘llari tizimida estrogen defitsiti belgilari boshlanadi: atrofik kolpitlar, sistitlar, sistalgiya va osteoporoz rivojlanadi.
Davolash. Psixosomatik simptomatikasida sedativ (va- leriana, pustirnik, trankvilizatorlar (fenazepam, diazepam) va antidepressantlar (tianeptin, amitriptilin, moklobemid) tavsiya qilinadi. Kasallik patogenezini hisobga olib davo- lashda gormonal o‘rin bosuvchi terapiya (GO‘T) muhim ahamiyatga ega. Terapiyaning maqsadi – tuxumdon gormo- nal funksiyasini dori-darmon yordamida tiklash. Erta ope- ratsiyadan keyin parenteral yoki teri orqali sof estrogenlar (klemara, lenzetto, divigel) afzal hisolaniladi, yoki tibolon
- mg (ledibon, livial) – estrogen transselektiv regulyato- ri tavsiya qilinadi. Keyinchalik estrogenli monoterapiya va kombinirlangan gormon o‘rin bosuvchi terapiya (femoston 2/10, klimen, klimonorm, divina va boshqa) tavsiya qilina- di (3-6 oy davomida). Og‘ir PSda gormon o‘rin bosuvchi terapiya uzoq vaqt davom etiladi. GO‘T bilan dezagregant (atsetilsalitsil kislotasi) va venoprotektorlar (eskuzan, det- raleks) trombotik asoratlarning oldini olish uchun talab qi- linadi. Davolashdan oldin koagulogramma va sut bezining holatini tekshirish kerak. Terapiyaning davomiyligi – ka- mida 5-7 yil.
GINEKOLOGIYADA ENDOKRIN BUZILISHLAR
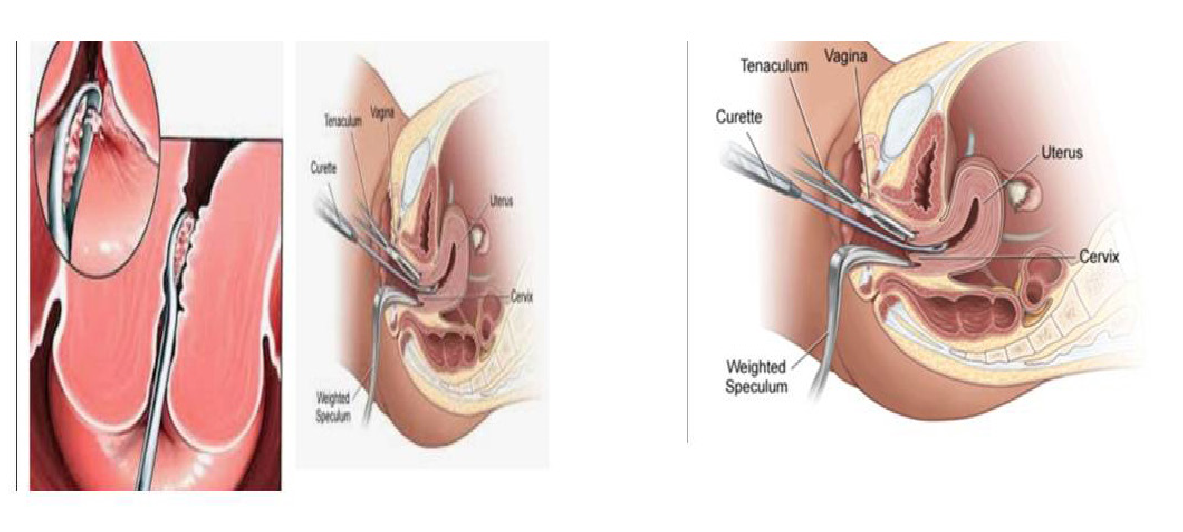
Bachadon bo’yni va bachadon shilliq qavatini qirib olish
PRIMARY AMENORRHEA
Utero-vaginal Agenisis
Mayer-Rokitansky-Kuster-Hauser Ovarian dysgenesis syndrome. Bachadon aplaziyasi Gonadalar disgeneziyasi
![]()

Asherman sindromi (UTT va Gisterorezektoskopiya)
